Czym jest poród w wodzie i na czym dokładnie polega?
Na czym polega poród w wodzie w praktyce
Poród w wodzie to forma porodu, w której kobieta rodząca spędza część lub całość akcji porodowej w specjalnej wannie lub basenie porodowym z ciepłą wodą. W zależności od stanu zdrowia rodzącej i dziecka oraz procedur danej placówki, dziecko może urodzić się bezpośrednio do wody lub tylko okres rozwierania szyjki macicy odbywa się w wodzie, a sam moment parcia ma miejsce już „na lądzie”.
Standardowo wodę w wannie porodowej ogrzewa się do temperatury ok. 35–37°C, czyli zbliżonej do temperatury ciała. Taka temperatura ma działać rozluźniająco na mięśnie, łagodzić odczuwanie bólu i ułatwiać kobiecie przyjmowanie wygodnych pozycji. Poród w wodzie wymaga stałego monitorowania stanu matki i dziecka – położna oraz lekarz oceniają tętno płodu, postęp porodu, ciśnienie krwi rodzącej i jej samopoczucie.
Kluczową różnicą między porodem w wodzie a klasycznym porodem na łóżku porodowym jest środowisko, w którym przebiega akcja porodowa. Woda częściowo odciąża ciężar ciała, zmniejsza nacisk na kręgosłup, miednicę i krocze, a jednocześnie daje większą swobodę ruchu. Dla wielu kobiet to właśnie poczucie „lekkości” i intymności jest najważniejszym argumentem za wyborem tej metody.
Rodzaje porodów w wodzie
Pod określeniem „poród w wodzie” kryje się kilka możliwych scenariuszy. Ich zrozumienie pomaga lepiej dobrać rozwiązanie do indywidualnej sytuacji medycznej i oczekiwań kobiety.
- Poród z fazą rozwierania w wodzie – kobieta korzysta z wanny porodowej w pierwszej fazie porodu, gdy szyjka macicy się rozwiera, skurcze się nasilają, a ból narasta. W momencie, gdy szyjka osiąga pełne rozwarcie, rodząca wychodzi z wody i rodzi dziecko na łóżku porodowym lub w pozycji wertykalnej poza wodą.
- Poród całkowity w wodzie – zarówno pierwsza, jak i druga faza porodu odbywają się w wodzie. Dziecko rodzi się bezpośrednio do wody, po czym położna w krótkim czasie unosi je na powierzchnię i kładzie na klatce piersiowej mamy.
- Korzystanie z wody tylko jako metody łagodzenia bólu – niekiedy kobieta korzysta z wanny porodowej na wczesnym etapie porodu albo w formie przerywanej (wchodzi i wychodzi z wody), np. gdy wymagają tego wskazania medyczne lub monitoring kardiotokograficzny (KTG).
To, jaka forma będzie dostępna, zależy od konkretnego szpitala lub domu narodzin. Nie każda placówka dopuszcza urodzenie dziecka bezpośrednio do wody; częściej traktuje się wannę jako narzędzie łagodzenia bólu w pierwszej fazie porodu.
Gdzie najczęściej odbywają się porody w wodzie
Poród w wodzie powinien odbywać się w miejscu przystosowanym do prowadzenia bezpiecznej akcji porodowej. W praktyce są to:
- Szpitale z salami porodowymi wyposażonymi w wanny/baseny porodowe – personel ma doświadczenie w prowadzeniu porodów w wodzie, dostępny jest sprzęt do monitorowania matki i dziecka oraz możliwość szybkiej interwencji w razie komplikacji.
- Domy narodzin – prowadzone przez położne, często nastawione na porody naturalne, z warunkami zbliżonymi do domowych, ale z zapleczem medycznym.
- Poród domowy z basenem porodowym – w Polsce nadal rzadki i dostępny tylko dla bardzo wyselekcjonowanych pacjentek z niskim ryzykiem, prowadzony przez doświadczone położne środowiskowe. Wymaga spełnienia szeregu warunków i akceptacji ryzyka.
Samodzielne organizowanie porodu w wodzie bez obecności wykwalifikowanej położnej lub lekarza, bez sprzętu i procedur bezpieczeństwa, wiąże się z istotnym ryzykiem i jest zdecydowanie odradzane. Kluczowa jest możliwość szybkiej reakcji, gdyby stan matki lub dziecka się pogorszył.
Najważniejsze korzyści porodu w wodzie dla mamy
Łagodzenie bólu porodowego dzięki wodzie
Jedną z najczęściej wymienianych korzyści porodu w wodzie jest naturalne zmniejszenie odczuwania bólu. Ciepła woda działa jak duży, otulający kompres: rozluźnia mięśnie, poprawia ukrwienie tkanek i zmniejsza napięcie. W praktyce wiele kobiet opisuje, że po wejściu do wanny skurcze stają się bardziej „do zniesienia”, a czas między nimi jest mniej obciążający.
Mechanizm jest wieloczynnikowy. Po pierwsze, ciepło stymuluje receptory czucia powierzchownego, co częściowo „zagłusza” impulsy bólowe z głębszych struktur (tzw. teoria bramkowania bólu). Po drugie, unoszenie ciała przez wodę zmniejsza nacisk na miednicę, stawy biodrowe i kręgosłup lędźwiowy – obszary bardzo obciążone w zaawansowanej ciąży i podczas porodu. Dzięki temu łatwiej zmienić pozycję, przechylić miednicę, uklęknąć czy oprzeć się, nie odczuwając tak silnego bólu w plecach.
Dla niektórych kobiet wodny poród staje się alternatywą dla znieczulenia zewnątrzoponowego, którego nie chcą lub nie mogą przyjąć. Oczywiście ciepła kąpiel nie „wyłącza” całkowicie bólu – poród pozostaje intensywnym przeżyciem – ale pozwala lepiej nad nim panować, co ma realny wpływ na poczucie bezpieczeństwa i sprawczości rodzącej.
Swoboda ruchu i wybór pozycji porodowych
W wodzie ciało jest lżejsze, dzięki czemu kobieta rodząca może przyjmować różne pozycje z dużo mniejszym wysiłkiem. To szczególnie pomocne u kobiet z bólem kręgosłupa, otyłością lub ograniczoną mobilnością. Z praktyki porodowej wiadomo, że możliwość zmiany pozycji ma ogromne znaczenie zarówno dla komfortu, jak i dla postępu porodu.
W wannie porodowej kobieta może:
- klęczeć i opierać się o brzeg wanny,
- przyjmować pozycję „na czworaka” (kolana i dłonie na dnie wanny),
- siadać po turecku lub w lekkim rozkroku,
- półleżeć, opierając się plecami o materac lub partnera,
- zmieniać pozycje dynamicznie, zgodnie z odczuciami i intensywnością skurczów.
Ruch miednicy w wodzie jest łatwiejszy, a dno miednicy i krocze mniej napięte. To poprawia warunki dla zstępowania główki dziecka, ułatwia jej rotację i dopasowanie do kanału rodnego. Wiele kobiet instynktownie kołysze biodrami, ugina kolana, szuka pozycji, w których skurcz jest odczuwany mniej „agresywnie”. W środowisku wodnym zrobienie tego wymaga o wiele mniej siły niż na twardym łóżku porodowym.
Większe poczucie intymności i kontroli
Dla części kobiet hospitalizacja i medykalizacja porodu wiąże się z dużym stresem. Czułe, ale nieustanne dotykanie, badania wewnętrzne, światło, dźwięki aparatury, osoby wchodzące i wychodzące z sali – wszystko to może nasilać napięcie. Woda tworzy naturalną „barierę” między rodzącą a otoczeniem. Kobieta czuje się mniej „wystawiona na widok”, bardziej osłonięta – zarówno fizycznie, jak i psychicznie.
W wielu relacjach porodowych pojawia się zdanie: „W wodzie miałam wrażenie, że wracam do siebie, mogę się skupić na oddechu i dziecku”. To poczucie odizolowania od bodźców zewnętrznych sprzyja wydzielaniu oksytocyny – hormonu napędzającego skurcze i jednocześnie odpowiedzialnego za uczucie spokoju i bliskości. Im więcej spokoju i zaufania, tym organizm łatwiej „oddaje się” fizjologii porodu.
Jednocześnie poród w wodzie nie oznacza całkowitego braku nadzoru. Położna wciąż obserwuje przebieg porodu, monitoruje tętno dziecka (często za pomocą wodoodpornego KTG lub detektora tętna płodu), zadaje pytania, proponuje pozycje. Jednak dystans fizyczny – kobieta w wannie, personel obok – często ułatwia zachowanie większej prywatności i współdecydowanie o tym, co dzieje się z jej ciałem.
Możliwy krótszy czas porodu i mniejsze zmęczenie
Ciepła woda sprzyja rozluźnieniu mięśni, co może przyspieszać rozwieranie się szyjki macicy. W praktyce klinicznej obserwuje się, że u części kobiet po wejściu do wanny skurcze stają się bardziej regularne i efektywne, a szyjka „oddaje się” szybciej. Nie jest to gwarantowane – każdy poród to indywidualna historia – ale takie zjawisko jest opisywane zarówno przez położne, jak i rodzące.
Im lepiej rodząca radzi sobie z bólem, tym mniej energii traci na napinanie całego ciała przy każdym skurczu. Woda pomaga odpuścić zbędne napięcie mięśniowe, przez co więcej sił pozostaje na końcową fazę porodu – parcie. Mniejsze zmęczenie to również mniejsze ryzyko konieczności farmakologicznego wspomagania akcji porodowej (np. oksytocyną) z powodu „osłabienia sił rodzącej”.
Korzyści porodu w wodzie dla dziecka
Łagodniejsze przejście z łona matki na świat zewnętrzny
Dziecko przez całą ciążę przebywa w środowisku wodnym – w płynie owodniowym. Poród w wodzie sprawia, że w momencie narodzin trafia najpierw do ciepłej wody, a dopiero po chwili zostaje wyniesione na powierzchnię i przyłożone do ciała mamy. Zmiana otoczenia – z „wody do wody” – bywa opisywana jako łagodniejsza niż w przypadku nagłego zetknięcia z powietrzem, światłem i chłodem sali porodowej.
Noworodki urodzone do wody często sprawiają wrażenie spokojniejszych w pierwszych minutach życia. Mniej intensywnie krzyczą, szybciej się wyciszają na skórze mamy. Wpływa na to nie tylko samo środowisko wodne, ale też często bardziej spokojna atmosfera personelu, mniejsza liczba osób w sali i nastawienie położnych na kontakt „skóra do skóry” bezpośrednio po narodzinach.
Oddychanie i bezpieczeństwo noworodka w wodzie
Jednym z najczęściej pojawiających się pytań jest: „Czy dziecko nie zachłyśnie się wodą przy porodzie w wodzie?”. U zdrowego, donoszonego noworodka działa tzw. odruch nurkowy. Dopóki głowa i klatka piersiowa są zanurzone, a pępowina połączona z łożyskiem nadal doprowadza tlen, dziecko nie rozpoczyna samodzielnego oddechu. Pierwszy wdech następuje po wyniesieniu główki nad powierzchnię wody, kontakcie z powietrzem i innymi bodźcami (światło, dotyk, lekki chłód).
Bezpieczeństwo dziecka w wodzie zależy jednak od kilku warunków:
- poród musi przebiegać prawidłowo, bez cech ostrego niedotlenienia płodu,
- temperatura wody powinna być zbliżona do temperatury ciała mamy (zbyt zimna lub zbyt gorąca może być niekorzystna),
- personel musi zachować odpowiednią technikę przyjmowania porodu do wody (brak zanurzenia główki po raz drugi, szybkie wyniesienie na powierzchnię),
- położna powinna stale monitorować tętno płodu i stan rodzącej.
Przy zachowaniu tych zasad ryzyko zachłyśnięcia się wodą jest bardzo małe. Kluczowe jest jednak prowadzenie porodu w wodzie w warunkach medycznie bezpiecznych, a nie w przypadkowej wannie bez doświadczonej położnej.
Kontakt „skóra do skóry” i wsparcie karmienia piersią
Bezpośrednio po porodzie w wodzie położna unosi dziecko i kładzie je na klatce piersiowej mamy, zazwyczaj jeszcze w wannie lub tuż po przeniesieniu na łóżko. Ten szybki kontakt „skóra do skóry” stabilizuje temperaturę ciała noworodka, reguluje tętno i oddech, a także pomaga w kolonizacji skóry dziecka florą bakteryjną mamy.
Bliski fizyczny kontakt i wysokie stężenie oksytocyny u rodzącej sprzyjają także wcześniejszemu przystawieniu do piersi. Dziecko, które nie zostało oddzielone od mamy na dłużej, częściej podejmuje pierwsze próby ssania w ciągu pierwszej godziny po porodzie. To dobry start dla laktacji: piersi szybciej dostają sygnał, że „czas zacząć produkcję” i łatwiej o obfitą, stabilną podaż pokarmu w kolejnych dniach.
Poród w wodzie, prowadzony spokojnie i bez pośpiechu, sprzyja też ogólnie łagodniejszemu przebiegowi pierwszych godzin połogu. Mniej zabiegów wykonywanych jest „od razu”, część procedur można odroczyć, by nie przerywać kontaktu mamy z dzieckiem. Wpływa to na ich wzajemne „wczytanie się” w siebie i ułatwia początek rodzicielstwa.

Możliwe ryzyka i zagrożenia związane z porodem w wodzie
Ryzyka dla mamy: infekcje, krwawienia, komplikacje
Możliwe powikłania u matki w trakcie i po porodzie w wodzie
Woda sama w sobie nie jest sterylna, nawet jeśli jest świeżo nalana do dokładnie umytej wanny. W trakcie porodu do wody przedostają się krew, śluz, czasem smółka płodowa. Dlatego personel medyczny stosuje filtry, systemy wymiany wody i środki dezynfekcyjne przeznaczone specjalnie do wanien porodowych. Mimo tego zawsze istnieje pewne ryzyko infekcji jamy rodnej, dróg moczowych czy ran krocza.
Ryzyko zakażeń rośnie, gdy:
- pęknięcie błon płodowych (odpłynięcie wód płodowych) nastąpiło wiele godzin wcześniej,
- poród bardzo się przedłuża, a kobieta długo przebywa w wannie,
- kobieta ma niewyrównane infekcje intymne przed porodem,
- wanna nie jest odpowiednio dezynfekowana między kolejnymi rodzącymi.
Innym potencjalnym problemem jest utrudniona ocena ilości utraty krwi. Krew rozpuszcza się w wodzie, co może opóźnić rozpoznanie nadmiernego krwawienia po porodzie. Dlatego część szpitali przyjmuje porody w wodzie tylko do urodzenia dziecka, a okres łożyskowy (urodzenie łożyska) odbywa się już na łóżku porodowym. Ułatwia to ocenę krwawienia i ewentualne szybkie wdrożenie leczenia.
W wodzie trudniej też precyzyjnie ocenić rozległość pęknięcia krocza lub śluzówek pochwy. Zazwyczaj położna prosi kobietę o wyjście z wanny zaraz po urodzeniu łożyska, by dokładnie obejrzeć krocze i zdecydować, czy potrzebne jest szycie. Próba „szycia w wodzie” nie ma sensu – zabieg wymaga dobrego oświetlenia, suchości pola operacyjnego i aseptyki.
Ograniczenia w monitorowaniu i interwencjach medycznych
Poród w wodzie z natury jest nastawiony na minimalną interwencję medyczną. W wielu przypadkach jest to zaleta, ale staje się wadą, gdy sytuacja zmienia się dynamicznie. W wannie trudniej przeprowadzić niektóre badania, a część procedur wymaga natychmiastowego przeniesienia kobiety na łóżko porodowe.
W wodzie może być utrudnione lub wręcz niemożliwe:
- zastosowanie znieczulenia zewnątrzoponowego,
- założenie wenflonu i prowadzenie intensywnych wlewów dożylnych (np. przy nagłym krwotoku),
- wykonanie ciągłego zapisu KTG na klasycznym aparacie (jeśli szpital nie dysponuje wodoodpornym sprzętem),
- przeprowadzenie niektórych manewrów położniczych w razie dystocji barkowej lub nieprawidłowego ułożenia dziecka,
- natychmiastowe rozpoczęcie resuscytacji krążeniowo-oddechowej matki przy nagłym zatrzymaniu krążenia.
Z tego powodu personel zwykle ustala „granice bezpieczeństwa”: do kiedy poród może toczyć się w wannie, a w jakich sytuacjach trzeba przerwać i kontynuować na lądzie. Czasem jest to moment pełnego rozwarcia szyjki, czasem początek parcia, a czasem konkretne objawy (np. patologiczny zapis KTG, gorączka rodzącej, wolniejszy postęp porodu).
Ryzyka dla dziecka podczas porodu w wodzie
U zdrowego, donoszonego noworodka ryzyko zachłyśnięcia wodą jest niewielkie, ale nie zerowe. Odruch nurkowy działa najlepiej, gdy dziecko jest w dobrym stanie, a łożysko nadal sprawnie dostarcza tlen. W przypadku przewlekłego lub ostrego niedotlenienia oddech może zacząć się jeszcze w drogach rodnych, a to zwiększa ryzyko aspiracji wody, jeśli poród zakończy się w wannie.
Dodatkowe potencjalne zagrożenia dla dziecka to:
- kontakt z wodą zanieczyszczoną smółką (mekonium) – w razie jej obecności wiele ośrodków rezygnuje z porodu do wody,
- trudniejsza początkowa ocena stanu noworodka (kolor skóry, napięcie mięśni, oddech) w wodzie,
- opóźnienie w podjęciu ewentualnych czynności resuscytacyjnych, jeśli dziecko wymaga wsparcia natychmiast po urodzeniu.
W sytuacjach granicznych położna często podejmuje decyzję o wyniesieniu dziecka z wody niemal w tym samym momencie, gdy wyłania się główka. Nie jest to już „pełny” poród w wodzie, ale kompromis między zachowaniem zalet środowiska wodnego a bezpieczeństwem noworodka.
Rola standardów higienicznych i organizacyjnych
Bezpieczeństwo porodu w wodzie w dużej mierze zależy od jakości procedur: jak często wymienia się wodę, jak dezynfekuje się wannę, czy dostępne są jednorazowe wkłady, jak kontrolowana jest temperatura wody i powietrza w sali. W profesjonalnie przygotowanych ośrodkach funkcjonują szczegółowe instrukcje postępowania, a położne są szkolone z obsługi sprzętu i specyfiki porodu w wodzie.
W praktyce oznacza to m.in.:
- dezynfekcję i osuszanie wanny po każdym porodzie zgodnie z procedurami szpitalnymi,
- kontrolę temperatury wody – zwykle utrzymywanej w przedziale ok. 35–37°C,
- monitorowanie samopoczucia rodzącej: zawroty głowy, przegrzanie, senność mogą być sygnałem, że trzeba przerwać przebywanie w wodzie,
- jasno ustalone kryteria, kiedy należy wyjść z wody (np. zielone wody płodowe, gorączka, nieprawidłowy zapis tętna płodu).
Problemy i powikłania częściej zdarzają się tam, gdzie poród w wodzie traktowany jest jako „atrakcja”, a nie procedura wymagająca przygotowania. Z tego powodu porody w przydomowych wannach, bez doświadczonej położnej i odpowiednich środków higienicznych, wiążą się z wyraźnie większym ryzykiem niż porody w wanienkach porodowych w szpitalu czy profesjonalnej sali domowych narodzin.
Kto nie powinien korzystać z porodu w wodzie
Przeciwwskazania medyczne po stronie mamy
Nie każda ciąża i nie każda sytuacja kliniczna pozwala na bezpieczny poród w wodzie. Czasem przeciwwskazania są bezwzględne, czasem względne – decyzja zapada po rozmowie z lekarzem lub położną prowadzącą ciążę.
Do najczęściej wymienianych przeciwwskazań po stronie matki należą:
- stan przedrzucawkowy, rzucawka, ciężkie nadciśnienie ciążowe – wymagają ścisłego nadzoru, częstych badań i gotowości do natychmiastowych interwencji,
- krwawienia z dróg rodnych w trzecim trymestrze o niejasnym pochodzeniu (podejrzenie łożyska przodującego, przedwczesnego oddzielenia łożyska),
- infekcje ogólnoustrojowe z gorączką, zakażenia skóry, choroby przebiegające z wysypką mogącą przenosić się w środowisku wodnym,
- nieuregulowana cukrzyca ciężarnych wymagająca ścisłego nadzoru glikemii i częstych interwencji,
- choroby serca i układu oddechowego, przy których przebywanie w ciepłej wodzie może nadmiernie obciążać układ krążenia,
- znaczna otyłość utrudniająca bezpieczne wejście i wyjście z wanny oraz ewakuację w sytuacji nagłego pogorszenia stanu,
- zaawansowana anemia lub zaburzenia krzepnięcia krwi – przy ryzyku większego krwotoku po porodzie,
- HIV, aktywne WZW typu B/C i inne infekcje przenoszone drogą krwi – tu decyzja zależy także od polityki danego ośrodka.
Do tego dochodzą bardziej „praktyczne” ograniczenia: silna klaustrofobia, duży lęk przed wodą, trudność w przyjmowaniu pozycji w wannie z powodu problemów ortopedycznych. W takich sytuacjach zamiast pomagać, środowisko wodne jedynie zwiększyłoby stres rodzącej.
Przeciwwskazania związane z ciążą i przebiegiem porodu
Niektóre cechy ciąży lub samego przebiegu porodu sprawiają, że wodne narodziny są zbyt ryzykowne. Wówczas położna lub lekarz mogą zaproponować jedynie korzystanie z wanny w pierwszym okresie porodu (dla ulgi w bólu), ale nie przyjmą dziecka do wody.
Do istotnych przeciwwskazań należą m.in.:
- ciąża wielopłodowa (bliźnięta, trojaczki) – wyższe ryzyko komplikacji, częstsza potrzeba interwencji,
- poród przedwczesny przed 37. tygodniem ciąży – wcześniaki wymagają wzmożonego nadzoru i często specjalistycznej opieki tuż po narodzinach,
- nieprawidłowe ułożenie płodu (np. miednicowe, poprzeczne), jeśli planowany jest poród drogami natury,
- nieprawidłowy zapis KTG sugerujący niedotlenienie płodu, konieczność stałego monitorowania,
- podejrzenie dużej masy płodu (makrosomia), gdy istnieje ryzyko dystocji barkowej i potrzeby szybkich manewrów położniczych,
- obecność gęstej smółki w wodach płodowych (zielone, gęste wody) – zwiększone ryzyko aspiracji smółki przez dziecko,
- konieczność indukcji porodu z użyciem większych dawek oksytocyny i ciągłego zapisu KTG – w wielu ośrodkach łączy się to z ograniczeniem przebywania w wodzie.
Część z tych przeciwwskazań jest względna. Przykładowo, w niektórych krajach porody bliźniacze do wody dopuszcza się w bardzo ściśle wyselekcjonowanych sytuacjach i w wysoko wyspecjalizowanych ośrodkach. W polskich realiach najczęściej takie scenariusze nie są proponowane.
Kiedy lepiej ograniczyć się tylko do kąpieli w pierwszym okresie porodu
Zdarza się, że kobieta planująca pełny poród w wodzie ostatecznie korzysta z wanny jedynie w fazie rozwierania szyjki macicy, a drugi okres porodu (parcie) spędza już na łóżku. Dzieje się tak w sytuacjach, gdy:
- pojawia się potrzeba częstszych badań wewnętrznych lub monitora KTG,
- rodząca czuje się osłabiona, ma zawroty głowy, robi się jej niedobrze,
- skurcze wyraźnie zwalniają po dłuższym przebywaniu w wodzie i trzeba „pobudzić” akcję poza wanną,
- położna lub lekarz mają wątpliwości co do stanu dziecka i chcą mieć możliwość szybkiej interwencji.
Dla wielu kobiet sam pierwszy okres porodu spędzony w wannie jest wystarczającą ulgą. Wyjście z wody na czas parcia nie oznacza porażki, lecz dostosowanie się do realnej sytuacji medycznej i własnego komfortu.
Jak przygotować się do porodu w wodzie
Rozmowa z personelem i wybór miejsca porodu
Nie każdy szpital czy dom narodzin ma możliwość przyjmowania porodów w wodzie. Pierwszym krokiem jest więc sprawdzenie, które placówki faktycznie to oferują, a następnie rozmowa z położną lub lekarzem o własnej sytuacji zdrowotnej. Dobrze jest zadać konkretne pytania:
- Na jakim etapie porodu można wejść do wanny?
- Czy szpital dopuszcza urodzenie dziecka do wody, czy tylko korzystanie z wanny w pierwszym okresie?
- Jakie są kryteria wyjścia z wody i kiedy personel podejmuje decyzję o przerwaniu porodu w wodzie?
- Jak wygląda monitorowanie tętna płodu w wodzie – czy dostępne jest wodoodporne KTG?
Podczas wizyty w ciąży (np. przy tworzeniu planu porodu) można omówić swoje oczekiwania, obawy, zapytać o doświadczenie personelu. W praktyce dużo łatwiej jest korzystać z wody, jeśli położne mają w tym realne, wieloletnie doświadczenie, a nie tylko „teoretyczną” możliwość.
Plan porodu z uwzględnieniem opcji wodnej
W planie porodu można uwzględnić, że rodząca:
- chce korzystać z wanny lub basenu porodowego w pierwszym okresie porodu,
- rozważa urodzenie dziecka do wody, jeśli przebieg będzie fizjologiczny,
- jest świadoma sytuacji, w których personel może poprosić o wyjście z wody,
- ma preferencje dotyczące pozycji w wodzie (klęk, siądź, pozycja na boku) i chciałaby być wspierana w ich szukaniu.
Plan porodu nie jest „kontraktem”, ale punktem odniesienia. Dzięki niemu personel od początku wie, czego kobieta oczekuje, i może na bieżąco tłumaczyć, jeśli decyzje odbiegają od pierwotnych założeń. Zdejmuje to z rodzącej ciężar podejmowania każdej decyzji „od zera” w trakcie silnych skurczów.
Przygotowanie fizyczne i psychiczne
Poród w wodzie wymaga zaufania do własnego ciała i umiejętności współpracy z oddechem. W przygotowaniu pomagają:
- zajęcia szkoły rodzenia z elementami pracy z oddechem i relaksacji,
- łagodne pływanie lub gimnastyka w wodzie dla ciężarnych – uczą, jak ciało zachowuje się w odciążeniu, jak zmienia się oddech przy cieplejszej wodzie,
- krótkie, relaksujące kąpiele w domu (bez przegrzewania, ok. 10–15 minut), połączone z ćwiczeniem spokojnego, rytmicznego oddychania,
- świadome obserwowanie reakcji organizmu – czy pojawia się uczucie duszności, zawroty głowy, senność, niepokój; jeśli tak, kwestię porodu w wodzie trzeba dodatkowo skonsultować,
- trening zmiany pozycji w wannie: klęk, pozycja półsiedząca, podparcie o brzeg – pomaga odkryć, co jest wygodne, a co niewykonalne przy danym wzroście i ruchomości stawów.
- pomagać w wejściu i wyjściu z wanny, podając rękę, pilnując, aby rodząca się nie poślizgnęła,
- podawać wodę do picia, chłodne kompresy na czoło, kark czy dekolt, gdy woda jest ciepła,
- przypominać o oddychaniu, powtarzając spokojne, krótkie instrukcje: „wolno, długi wydech”, zamiast „oddychaj spokojnie”,
- pilnować ustawień otoczenia – przygaszone światło, cicha muzyka czy zasłonięte drzwi, jeśli to możliwe w danym ośrodku,
- być „tłumaczem” między rodzącą a personelem, kiedy skurcze są tak silne, że trudno formułować dłuższe zdania.
- 2–3 ręczniki (w tym jeden większy, dobrze chłonący wodę),
- luźna koszulka lub top, w którym rodząca może czuć się swobodnie w wodzie, jeśli nie chce być naga,
- klapki antypoślizgowe – przydatne przy wychodzeniu z wanny,
- gumka lub opaska do włosów, aby włosy nie przeszkadzały i nie zwiększały uczucia gorąca,
- butelka z ustnikiem lub rurką – pozwala pić w każdej pozycji w wodzie, bez konieczności wstawania,
- coś do delikatnego ugryzienia (np. drobne przekąski zgodne z zaleceniami szpitala), bo dłuższy pobyt w wodzie bywa męczący energetycznie.
- rodząca przyjeżdża do szpitala, jest badana, oceniany jest zapis KTG i postęp porodu,
- na tym etapie często proponuje się inne formy łagodzenia bólu (piłka, prysznic, pozycje wertykalne),
- gdy poród się „rozkręci” – zwykle przy rozwarciu kilku centymetrów – położna proponuje wejście do wanny, jeśli nie ma przeciwwskazań,
- po krótkim prysznicu rodząca wchodzi do przygotowanej, zdezynfekowanej wanny z wodą o odpowiedniej temperaturze.
- położna obserwuje krocze i główkę dziecka, zwykle prosząc rodzącą o przyjęcie pozycji sprzyjającej kontroli (np. klęk podparty, półklęk oparty o brzeg wanny),
- rodząca często instynktownie wypłyca zanurzenie – wyżej unosi klatkę piersiową i głowę, opierając się o brzegi lub partnera,
- parcie bywa mniej „agresywne”, bardziej podążające za odruchem ciała, dzięki czemu krocze ma szansę rozciągać się stopniowo,
- po wytoczeniu się całego ciała dziecka na zewnątrz położna zazwyczaj kładzie je na brzuchu mamy, nad powierzchnią wody, zachowując ciągłość pępowiny.
- po krótkim kontakcie skóra do skóry w wodzie personel proponuje wyjście z wanny na łóżko porodowe,
- tam dochodzi do urodzenia łożyska, oceny krwawienia i ew. szycia krocza czy innych drobnych obrażeń,
- w niektórych miejscach dopuszcza się pozostanie w wodzie do czasu urodzenia łożyska, jednak wymaga to bardzo stabilnego stanu rodzącej i dziecka oraz doświadczonego zespołu.
- dziecko po urodzeniu zostanie ponownie zanurzone pod powierzchnię wody,
- poród w wodzie odbywa się w warunkach domowych bez kontroli, w zbyt gorącej wodzie, z nieprawidłowym przebiegiem drugiego okresu porodu.
- dokładna dezynfekcja wanny i osprzętu między porodami,
- czysta woda z kontrolowaną temperaturą, bez stosowania domowych dodatków typu olejki, sole, zioła,
- brak aktywnych infekcji u matki, szczególnie skórnych i ogólnoustrojowych.
- kobiety, u których ból subiektywnie maleje bardzo wyraźnie i które wręcz „wracają” do wody po każdej próbie wyjścia,
- rodzące odczuwające ulgę tylko w pierwszym okresie porodu, a w drugim wolą pozycje na łóżku, w kucki czy w klęku,
- takie, dla których woda niczego istotnie nie zmienia albo nawet nasila poczucie gorąca i „osaczenia”.
- wanna znajdowała się niedaleko sali porodowej i bloku operacyjnego,
- w pomieszczeniu była wystarczająca przestrzeń, by kilka osób mogło swobodnie pomóc rodzącej wyjść,
- personel miał jasno opisany „plan awaryjny” na wypadek nagłego pogorszenia stanu matki lub dziecka.
- położne często proponują wejście do wanny, gdy szyjka rozwiera się wolno, mimo regularnych skurczów,
- woda pomaga „puścić” oddech i napięcie w biodrach, co czasem przyspiesza dalszą część rozwierania.
- Poród w wodzie polega na prowadzeniu części lub całości akcji porodowej w specjalnej wannie lub basenie z ciepłą wodą (ok. 35–37°C), co wymaga stałego monitorowania matki i dziecka przez personel medyczny.
- Istnieją różne formy porodu w wodzie: tylko faza rozwierania w wodzie, cały poród z urodzeniem dziecka do wody oraz korzystanie z wody wyłącznie jako metody łagodzenia bólu.
- Dostępność pełnego porodu w wodzie zależy od procedur danej placówki – częściej woda jest wykorzystywana jedynie w pierwszej fazie porodu, a sam moment parcia odbywa się poza wodą.
- Poród w wodzie odbywa się przede wszystkim w szpitalach z odpowiednio wyposażonymi salami porodowymi, domach narodzin oraz – rzadziej – w domu z basenem porodowym, ale tylko u pacjentek z niskim ryzykiem i przy obecności doświadczonej położnej.
- Samodzielne organizowanie porodu w wodzie bez wykwalifikowanego personelu i odpowiedniego sprzętu jest uznawane za niebezpieczne z powodu braku możliwości szybkiej reakcji na ewentualne powikłania.
- Ciepła woda łagodzi ból porodowy, rozluźnia mięśnie, zmniejsza napięcie i obciążenie kręgosłupa oraz miednicy, dzięki czemu wiele kobiet odczuwa skurcze jako bardziej znośne i lepiej nad nimi panuje.
- Środowisko wodne zwiększa swobodę ruchu i ułatwia przyjmowanie różnych pozycji porodowych (klęczącej, na czworakach, siedzącej, półleżącej), co sprzyja komfortowi rodzącej i może wspierać postęp porodu.
Ćwiczenia i oswajanie się z wodą w ciąży
Dla części kobiet sam kontakt z wodą w ciąży jest nowością. Im wcześniej ciało i głowa przyzwyczają się do tego środowiska, tym łatwiej później korzystać z niego podczas skurczów.
Pomóc mogą m.in.:
Już w ciąży można też przećwiczyć kilka „scenariuszy”: jak wejść do wanny z pomocą partnera, jak z niej bezpiecznie wyjść, jak komunikować się z położną, jeśli jakaś pozycja w wodzie wywołuje dyskomfort.
Rola osoby towarzyszącej przy porodzie w wodzie
Partner, partnerka lub inna bliska osoba mogą być w porodzie wodnym bardzo konkretnym wsparciem, pod warunkiem że wiedzą, na czym to polega. Przed porodem dobrze jest spokojnie omówić podział ról.
W praktyce osoba towarzysząca może:
Niektóre pary decydują się, by osoba towarzysząca weszła do wanny razem z rodzącą. W szpitalach bywa to ograniczone względami sanitarnymi, dlatego tę kwestię trzeba wcześniej wyjaśnić. Tam, gdzie jest to dopuszczalne, partner w wodzie może fizycznie podtrzymywać rodzącą, co daje jej poczucie dużego bezpieczeństwa.
Co zabrać ze sobą z myślą o porodzie w wodzie
Standardowa torba do porodu zwykle wystarcza, jednak przy porodzie w wodzie kilka rzeczy zyskuje na znaczeniu. Dobrze, jeśli w bagażu znajdą się:
Personel zwykle zapewnia jednorazowe prześcieradła, podkłady i środki higieniczne. Jeśli planowany jest poród poza szpitalem, zestaw rzeczy związanych z higieną i dezynfekcją określa położna prowadząca.
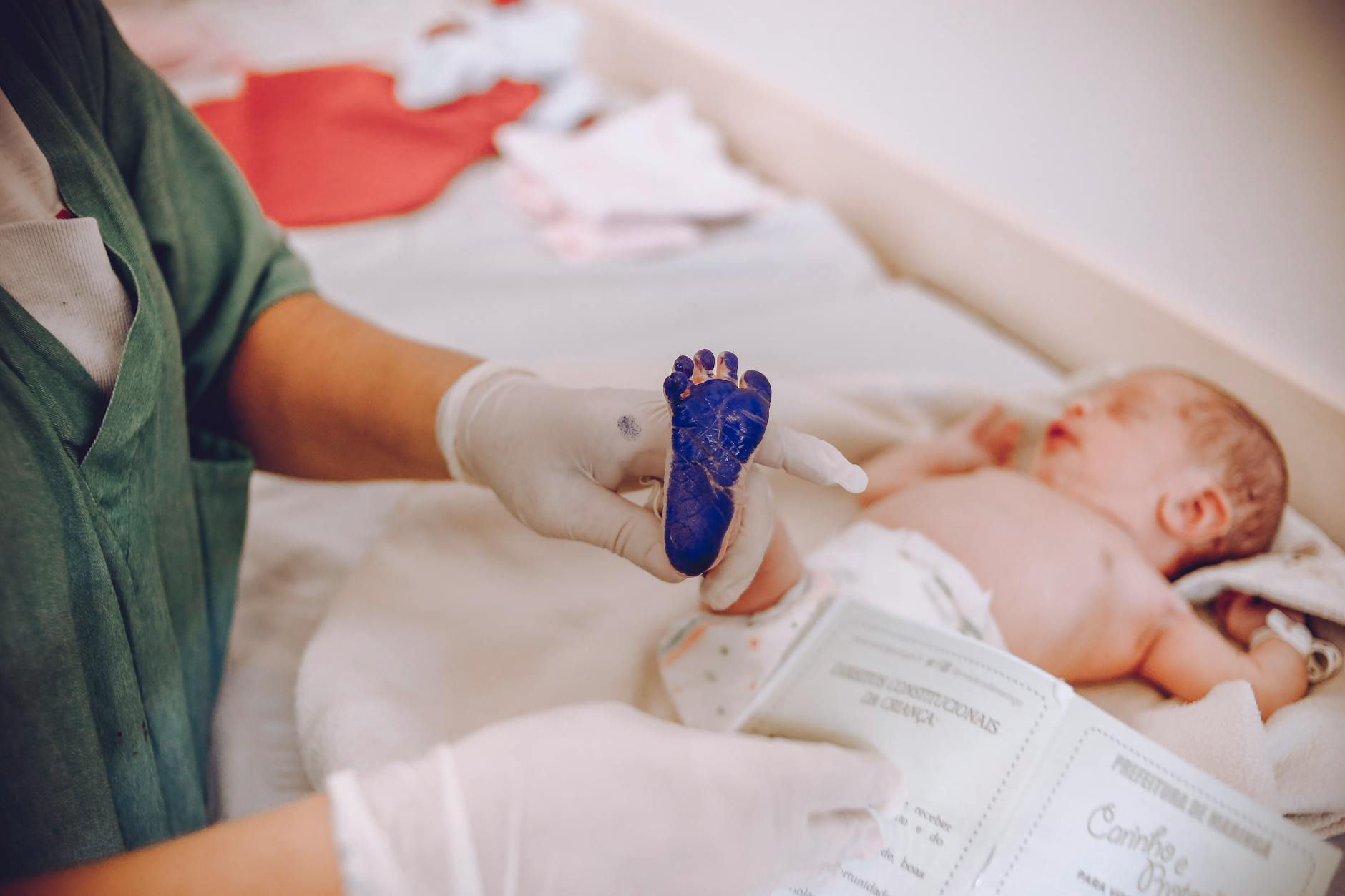
Przebieg porodu w wodzie krok po kroku
Pierwszy okres porodu – kiedy wejść do wody
Najczęściej zaleca się, aby do wanny wejść dopiero wtedy, gdy skurcze są już wyraźnie regularne i szyjka macicy jest w pewnym stopniu rozwarta. Zbyt wczesne zanurzenie potrafi akcję skurczową uspokoić aż za bardzo i poród się wydłuża.
Typowy scenariusz wygląda tak:
Nie ma jednego „idealnego momentu” wejścia do wody. Dobra położna będzie obserwowała zarówno zapis KTG, jak i zachowanie kobiety i zaproponuje kąpiel wtedy, gdy ból staje się trudny, a poród jednocześnie postępuje.
Drugi okres porodu – parcie i narodziny dziecka do wody
Jeśli sytuacja położnicza jest stabilna, a zarówno mama, jak i dziecko czują się dobrze, możliwe jest pozostanie w wodzie podczas parcia. Ten etap wymaga szczególnej uważności personelu – zarówno godzinny, jak i „bardzo szybki” drugi okres porodu w wodzie stawia konkretne wyzwania.
Podczas parcia w wodzie:
Noworodek nie zaczyna oddychać pod wodą – bodźcem do uruchomienia oddechu są kontakt powietrza z twarzą i zmiana temperatury. Dlatego tak istotne jest, aby dziecko urodzone w wodzie nie było ponownie zanurzane pod powierzchnią.
Trzeci okres porodu – łożysko i kontrola krwawienia
Postępowanie po narodzinach dziecka różni się w zależności od procedur ośrodka i stanu kobiety. Najczęściej:
Ciepło wody może maskować wczesne objawy większej utraty krwi, dlatego lekarze i położne są zazwyczaj ostrożni w przedłużaniu pobytu w wannie po narodzinach dziecka.
Najczęstsze obawy i mity wokół porodu w wodzie
Czy dziecko może się „utopić” podczas porodu w wodzie?
Noworodek w macicy przez dziewięć miesięcy rozwija się w środowisku płynu owodniowego. W czasie porodu w wodzie, przy zachowanej ciągłości pępowiny, dopływ tlenu do organizmu dziecka odbywa się przez łożysko aż do chwili pierwszego oddechu.
Ryzyko „utonięcia” pojawia się wtedy, gdy:
Dlatego w profesjonalnie prowadzonych porodach w wodzie położna bardzo pilnuje, aby główka dziecka po wyłonieniu już nie wracała pod powierzchnię. W dobrze prowadzonym porodzie wodnym ryzyko aspiracji wody jest minimalne, choć nie równe zeru – i z tego względu część towarzystw naukowych zachowuje ostrożny, neutralny stosunek do tej metody.
Ryzyko zakażeń – jak duże jest w praktyce?
Badania porównujące porody w wodzie i na łóżku pokazują, że przy spełnieniu standardów higieny częstość zakażeń u noworodków nie jest istotnie wyższa. Kluczowe są jednak konkretne warunki:
Najwięcej doniesień o problemach dotyczy porodów w warunkach domowych, w zwykłych wannach, bez nadzoru osoby z doświadczeniem w porodach wodnych. To główny argument, by unikać improwizowanych rozwiązań i szukać miejsc, w których procedury są jasno opisane.
Czy poród w wodzie zawsze boli mniej?
Zmniejszenie odczuwania bólu jest jednym z głównych powodów, dla których kobiety rozważają wodne narodziny. Ciepła woda rozluźnia mięśnie dna miednicy, poprawia ukrwienie, sprzyja endorfinom. W praktyce jednak reakcje są różne.
Można spotkać trzy scenariusze:
Dlatego poród w wodzie lepiej traktować jako opcję łagodzenia bólu, a nie gwarantowaną metodę „bezbolesnego” porodu.
„Jak coś się stanie, to z wanny jest dalej do sali operacyjnej”
Ten argument często pojawia się w rozmowach o bezpieczeństwie. W praktyce różnica sprowadza się zwykle do kilkudziesięciu sekund – czas potrzebny, aby rodzącą pomóc wyjść z wanny, osuszyć i przewieźć na salę zabiegową.
Dlatego porody w wodzie organizuje się w taki sposób, aby:
Sama obecność wody nie uniemożliwia szybkiej interwencji, ale wymaga od zespołu jeszcze lepszej koordynacji.
Kiedy poród w wodzie może być szczególnie korzystny
Poród po wcześniejszym trudnym doświadczeniu
Kobiety, które mają za sobą bardzo bolesny, interwencyjny poród lub poronienie, często szukają sposobów, by kolejne narodziny były bardziej „zaopiekowane”. Woda, z jej otuleniem i bliskością, bywa wtedy dobrym narzędziem odbudowy zaufania do ciała.
Przykładowo, pacjentka po pierwszym porodzie zakończonym pilnym cięciem cesarskim, w drugim porodzie, przy dobrym przebiegu ciąży, decyduje się na próbę porodu drogą pochwową. Kąpiel w pierwszym okresie porodu pomaga jej poradzić sobie z lękiem – skupia się na oddechu, a nie na wspomnieniach. Sam moment urodzenia dziecka może odbyć się już na łóżku, ale doświadczenie z wody zostaje w pamięci jako element sprawczości.
Porody długie, z napięciem mięśniowym
U kobiet, u których mięśnie dna miednicy są bardzo napięte (np. po latach siedzącego trybu życia, przewlekłym stresie czy epizodach bolesnych stosunków), zanurzenie w wodzie wyraźnie ułatwia ich rozluźnienie. W takich przypadkach:
To przykład sytuacji, w której poród nie musi zakończyć się narodzinami do wody, a mimo to kąpiel staje się ważnym elementem planu łagodzenia bólu i pracy z ciałem.
Jak rozmawiać z personelem o swoich oczekiwaniach
Stawianie granic i elastyczność jednocześnie
Najczęściej zadawane pytania (FAQ)
Na czym dokładnie polega poród w wodzie?
Poród w wodzie polega na tym, że kobieta spędza część lub całość akcji porodowej w specjalnej wannie lub basenie porodowym wypełnionym ciepłą wodą (ok. 35–37°C). W zależności od sytuacji medycznej i zasad w danej placówce, dziecko może urodzić się bezpośrednio do wody lub tylko pierwsza faza porodu (rozwieranie szyjki macicy) odbywa się w wodzie, a parcie – już poza nią.
W trakcie porodu w wodzie położna i lekarz stale monitorują stan matki i dziecka (tętno płodu, ciśnienie krwi, postęp porodu, samopoczucie rodzącej). Woda ma przede wszystkim łagodzić ból, ułatwiać zmianę pozycji i dawać poczucie większej intymności.
Jakie są korzyści porodu w wodzie dla mamy?
Najważniejsze korzyści to zmniejszenie odczuwania bólu, większa swoboda ruchu oraz poczucie intymności i kontroli nad porodem. Ciepła woda rozluźnia mięśnie, poprawia ukrwienie tkanek i zmniejsza napięcie, co sprawia, że skurcze są często łatwiejsze do zniesienia.
Unoszenie ciała przez wodę odciąża kręgosłup, miednicę i stawy biodrowe, dzięki czemu rodząca może częściej i łatwiej zmieniać pozycję. Środowisko wodne pomaga też ograniczyć stres związany z szpitalem i aparaturą, co sprzyja wydzielaniu oksytocyny i może pozytywnie wpływać na postęp porodu.
Czy poród w wodzie mniej boli niż poród „na sucho”?
Poród w wodzie zazwyczaj nie likwiduje bólu całkowicie, ale u wielu kobiet wyraźnie go łagodzi. Ciepła woda działa jak naturalny „środek przeciwbólowy” – pobudza receptory czucia powierzchownego, częściowo „zagłuszając” bodźce bólowe z głębszych struktur, oraz zmniejsza napięcie mięśni.
Dodatkowo łatwiejsza zmiana pozycji w wodzie pozwala znaleźć takie ułożenie ciała, w którym skurcze są odczuwane jako mniej intensywne, szczególnie w obrębie kręgosłupa lędźwiowego i miednicy. Dla niektórych kobiet poród w wodzie staje się realną alternatywą dla znieczulenia farmakologicznego, choć nie zastępuje go w każdym przypadku.
Gdzie można rodzić w wodzie i czy każdy szpital to oferuje?
Porody w wodzie odbywają się głównie w szpitalach z salami porodowymi wyposażonymi w wanny lub baseny porodowe oraz w domach narodzin nastawionych na porody naturalne. W takich miejscach personel ma doświadczenie w prowadzeniu porodów w wodzie i dostępny jest sprzęt do monitorowania matki i dziecka.
Możliwy jest też poród domowy z basenem porodowym, ale w Polsce należy on do rzadkości i jest przeznaczony wyłącznie dla wybranych, niskiego ryzyka ciąż, prowadzonych przez doświadczone położne. Nie każdy szpital umożliwia pełny poród w wodzie – często wanna służy tylko do łagodzenia bólu w pierwszej fazie, a sam poród odbywa się już poza wodą. Informację o dostępnych opcjach warto sprawdzić wcześniej w wybranej placówce.
Kto nie powinien decydować się na poród w wodzie?
Poród w wodzie jest zarezerwowany dla ciąż przebiegających prawidłowo i bez powikłań. Zwykle nie zaleca się go m.in. w przypadku ciąży wysokiego ryzyka, problemów z tętnem płodu wymagających ciągłego monitorowania, planowanej interwencji medycznej (np. konieczna ciągła kroplówka, znieczulenie zewnątrzoponowe) czy poważnych chorób mamy.
Ostateczną decyzję podejmuje lekarz i położna prowadzący poród, biorąc pod uwagę aktualny stan matki i dziecka. Nawet jeśli planowałaś poród w wodzie, personel może zalecić wyjście z wanny i kontynuację porodu na łóżku, jeśli pojawią się niepokojące objawy.
Czy poród w wodzie jest bezpieczny dla dziecka?
W dobrze dobranych przypadkach i w odpowiednio przygotowanej placówce poród w wodzie jest uznawany za bezpieczną opcję. Dziecko przez cały czas jest monitorowane (najczęściej za pomocą wodoodpornego KTG lub detektora tętna), a położna reaguje na wszelkie odchylenia od normy.
W momencie narodzin dziecka do wody położna szybko podnosi je na powierzchnię i kładzie na klatce piersiowej mamy. Poród w wodzie nie powinien odbywać się samodzielnie, bez obecności wykwalifikowanej położnej lub lekarza oraz bez możliwości szybkiej interwencji – takie praktyki wiążą się z istotnym ryzykiem i są zdecydowanie odradzane.
Czy w porodzie w wodzie można swobodnie zmieniać pozycje?
Tak, to jedna z największych zalet porodu w wodzie. Dzięki odciążeniu ciała przez wodę łatwiej jest klęczeć, przyjmować pozycję na czworakach, siadać po turecku, półleżeć czy opierać się o brzeg wanny lub partnera. Zmiana pozycji wymaga mniej siły niż na łóżku porodowym.
Swoboda ruchu sprzyja lepszemu dopasowaniu główki dziecka do kanału rodnego, ułatwia jej rotację oraz może wspierać postęp porodu. Położna zwykle pomaga dobrać pozycje odpowiednie do etapu porodu i odczuć kobiety.






